Publié le 12 déc 2023Lecture 8 min
Optimisation du volume de ciment injecté au niveau du bassin : trucs et astuces
Julien GARNON, Roberto Luigi CAZZATO, G. KOCH, J. CAUDRELIER, Julie WEISS, Grégory BERTUCCI, Pierre-Alexis AUTRUSSEAU, Afshin GANGI, service d’imagerie interventionnelle, CHU de Strasbourg

La cimentoplastie consiste à injecter du ciment acrylique au sein de l’os trabéculaire. Initialement utilisée au niveau des corps vertébraux pour le traitement de tumeurs bénignes (angiomes vertébraux) et des fractures ostéoporotiques, elle a vu ses indications s’élargir au traitement des métastases douloureuses, y compris au niveau extrarachidien.
Un des sites privilégiés de l’injection de PMMA (poly-méthacrylate de méthyle acrylique) en dehors du rachis est le pelvis osseux. En dehors de l’effet purement antalgique qui ne semble pas lié au volume injecté, le ciment peut restaurer toute ou partie de la rigidité du bassin, et ainsi améliorer la mobilité du patient et éviter la survenue de fracture pathologiques. Cette stabilisation osseuse va dépendre de plusieurs facteurs, dont la localisation de l’injection dans l’os iliaque, le volume de ciment injecté et l’utilisation concomitante ou non de vis.
Concernant le volume de ciment, plusieurs études précliniques ont démontré une nette augmentation de la résistance du bassin après cimentoplastie en comparaison à l’absence de traitement ou à l’utilisation de vis seules. Ces études supposent que le remplissage de l’ostéolyse est de 100 %. Ce remplissage idéal est toutefois très loin d’être obtenu en clinique, avec un taux plutôt aux alentours de 40 %. Compte tenu de l’augmentation des interventions à visée de consolidation, il semble indispensable d’optimiser nos pratiques pour augmenter au maximum le remplissage des zones d’ostéolyse, notamment lorsqu’elles se situent au niveau du toit du cotyle ou de la ligne arquée. Voici quelques astuces que nous utilisons maintenant en pratique quotidienne pour améliorer notre traitement à visée de consolidation, que le ciment soit utilisé seul ou en combinaison avec des vis.
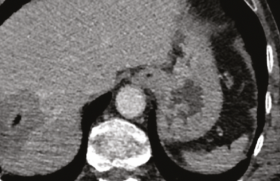
Calcul préinterventionnel du volume de l’ostéolyse (figure 1)
Figure 1. Contourage manuel de la zone d’ostéolyse. Cela permet de calculer le volume de la zone d’ostéolyse (ici 22 ml). Dans le cas présent, l’objectif est d’injecter idéalement 15 à 20 ml, soit plus d’un volume de ciment de 10 ml.
Si le volume de PMMA injecté dans une métastase vertébrale excède rarement quelques mililitres, il peut facilement dépasser les 20 à 30 ml, voire plus au niveau du bassin lorsque l’objectif est de remplir le plus possible la zone d’ostéolyse. Compte tenu de l’anatomie complexe du bassin, il est extrêmement difficile d’estimer visuellement le volume de ciment nécessaire. En général, cette estimation visuelle préintervention sous-estime énormément le volume de l’ostéolyse. Une estimation du volume de l’ostéolyse permet de connaître en avance le volume idéal à injecter, ce qui permet d’optimiser la technique d’injection (cf. ci-dessous) et de se donner un volume minimum (50 % dans notre pratique) et un volume idéal (75 % ou plus dans notre pratique) de ciment à injecter lors du geste. En cas d’atteinte très étendue, ce volume ne doit inclure que la zone où le ciment a un sens sur le plan mécanique, typiquement le toit du cotyle. Les consoles d’acquisition scanner ne permettant généralement pas ce calcul volumique, nous l’effectuons sur un logiciel de visualisation d’examens.
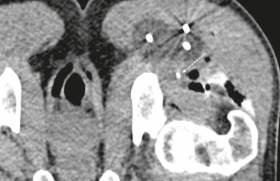
Abord dans le grand axe tumoral avec long trajet osseux (figure 2)
Figure 2. Illustration du choix des abords. A : un abord axial strict est le plus facile sur le plan technique mais n’offre qu’un court trajet intra-osseux, ce qui peut être problématique en cas de fuite le long de l’aiguille. B : l’abord trans-iliaque ascendant est idéal en cas d’atteinte du cotyle et de la ligne arquée, car il autorise un long trajet avec possibilité de remplir la lésion au fur et à mesure en reculant l’aiguille. C : en cas d’atteinte du toit et de la partie postérieure du cotyle, l’abord transiliaque descendant est plus optimal. D : pour les lésions du cotyle postérieur, l’abord trans-ischiatique offre le meilleur axe.
La mise en place du ou des aiguille(s) peut impacter le taux de remplissage. Si l’insertion de l’aiguille « droit devant » (soit dans un plan axial strict) est la plus facile, elle peut s’accompagner d’un trajet osseux court qui ne permet pas, d’une part, de remplir progressivement l’ostéolyse en reculant l’aiguille ni, d’autre part, de contrôler un éventuel reflux le long de l’aiguille. Ainsi, un abord trans-iliaque descendant semble optimal en cas d’ostéolyse prédominante au niveau du toit du cotyle et du cotyle postérieur, alors qu’un abord trans-iliaque ascendant est idéal en cas d’atteinte du toit du cotyle et de la ligne arquée. Ces abords peuvent être combinés.
Utilisation de ballons pour la création d’une cavité (figure 3)
Figure 3. Utilisation de ballons de kyphoplastie. Le scanner (A) axial et coronal (B) montre une large ostéolyse du toit du cotyle avec des zone d’atteinte corticale. Deux ballons de kyphoplastie sont insérés par voie trans-iliaque descendante (C) puis inflatés (D) pour créer une cavité et réduire le risque de fuite. Injection de 30 ml de ciment sans fuite (E) avec recul de l’aiguille antérieure pour remplir le plus possible la zone de lyse (F).
Les ballons de kyphoplastie utilisés au niveau du rachis pour restaurer la hauteur vertébrale peuvent être utilisés pour la création d’une cavité dans l’ostéolyse afin d’éviter les fuites. Cette technique est particulièrement intéressante en cas d’atteinte corticale importante, et ce afin de diminuer le risque de fuite nécessitant de stopper l’injection avec au final un remplissage moindre qu’attendu.
Préparation de plusieurs systèmes injecteurs et de ciment haute viscosité (figure 4)
Figure 4. Préparation séquentielle du ciment. A : injection grâce au pistolet sur une aiguille 10G. Quand 5 ml ont été injectés, un deuxième volume de ciment et un 2e système injecteur sont préparés (B). Le premier système injecteur est déconnecté (C) et le deuxième immédiatement connecté (D) afin de poursuivre l’injection sur la même aiguille.
En l’absence de système dédié, la cimentoplastie extrarachidienne est aujourd’hui réalisée avec du matériel (kits de ciment et systèmes injecteurs) de vertébroplastie. Afin d’essayer d’avoir un seul large volume de ciment cohésif, la préparation séquentielle de plusieurs ciments peut être combinée aux abords trans-iliaques doubles obliques décrits ci-dessus. Lorsque l’injection du premier volume de ciment (10 ml environ) est débutée, un deuxième système injecteur est préparé, ce qui permet d’enchaîner les injections sur la même aiguille en évitant une polymérisation précoce dans le patient ou dans l’aiguille (le cisaillement de l’injection retardant la polymérisation). La technique peut être répétée plusieurs fois, tout en reculant l’aiguille progressivement pour remplir petit à petit l’ostéolyse. Le timing optimal nécessite une courbe d’apprentissage pour ne pas avoir le prochain ciment préparé trop tôt ou trop tard. L’utilisation d’un ciment haute viscosité avec un temps d’injection prolongé est adaptée à ce type de technique.
Imagerie de fusion (figures 5 et 6)
Figure 5. Imagerie de fusion pour optimiser l’injection. La tumeur préalablement détourée sur le scanner est représentée en vert (A) après fusion entre le volume scanner et la scopie. Notez l’abord trans-iliaque descendant dans le grand axe de la lyse. L’imagerie de fusion permet une estimation visuelle immédiate du taux de remplissage de la tumeur au cours de l’injection (B, C, D). Notez le léger décalage de l’imagerie de fusion (doubles flèches rouge en D) qu’il faut toujours rechercher. Dans le cas présent, 50 ml de PMMA ont été injectés à travers un seul trocart en reculant progressivement ce dernier.
Figure 6. Imagerie de fusion (même cas que sur la figure 3). La visualisation de la tumeur en bleu en surimpression sur l’image scopique donne un aperçu immédiat du remplissage et ce, quelle que soit l’incidence (oblique ipsilatéral sur la ligne du haut et oblique controlatéral sur la ligne du bas).
L’imagerie de fusion peut permettre d’optimiser le volume de ciment injecté. L’injection de PMMA au niveau du bassin se fait idéalement en combinant contrôle scopique et scanner. Si l’imagerie scopique permet une visualisation en temps réel de l’injection de ciment et une bonne estimation volumique en combinant différentes angulations, elle ne visualise souvent pas les limites de l’ostéolyse même en utilisant les angulations optimales (cf. ci-dessous). Par ailleurs, en cas d’ostéolyse, les limites du bassin osseux peuvent ne plus être visualisées, ce qui peut conduire à l’injection accidentelle extra-osseuse, le plus souvent sans conséquences cliniques mais sans impact sur la stabilisation osseuse.
Le scanner permet une meilleure appréciation des limites osseuses et du remplissage des lésions mais nécessite pour cela des acquisitions itératives, avec reformat MPR dont la visualisation par le radiologue interventionnel doit être très rapide pour ne pas compromettre la poursuite de l’injection. Cela n’est généralement pas compatible avec une analyse précise du remplissage.
L’imagerie de fusion peut permettre de passer outre ces limitations. Le principe est d’afficher le volume tumoral sur l’image scopique. Pour ce faire, le contourage de l’ostéolyse est réalisé sur le volume scanner puis fusionné avec la scopie. Tout comme pour le calcul préinterventionnel du volume, ce contourage ne doit idéalement concerner que la zone d’intérêt pour le ciment. Le bassin osseux étant non mobile une fois la ou les aiguille(s) mise(s) en place, la fusion est généralement fiable. Il convient toutefois de vérifier avec les contours osseux qu’il n’y a pas d’erreur de recalage. Avec cette imagerie, généralement affichée en complément de l’image scopique native, l’opérateur a une visualisation immédiate du remplissage de l’ostéolyse. Le scanner ne servant qu’en cas de doute. Dans notre expérience, l’imagerie de fusion augmente la confiance de l’opérateur au moment de l’injection et « force » ce dernier à injecter une plus grande quantité de PMMA. La fusion peut être réalisée avec la plupart des CBCT ou AngioCT, et ne prend pas plus de 5 à 10 minutes une fois la courbe d’apprentissage maîtrisée.
Choix des projections de scopie (figure 6)
Le choix des incidences scopiques est déterminant pour s’assurer que le ciment diffuse dans les zones d’intérêt et non en extra-osseux. Si l’incidence de face permet une bonne évaluation du ciment au niveau du toit du cotyle (surtout au niveau du cortex latéral), elle ne permet pas une bonne visibilité de la ligne arquée et de l’ensemble de l’articulation coxo-fémorale. En raison des multiples structures osseuses, la vue de profil ne donne aucune information pertinente. Par contre, la vue oblique controlatérale au côté traité (oblique droite pour cotyle gauche) dégage bien la ligne arquée et l’articulation coxofémorale, ce qui permet de détecter des fuites à risque pour le nerf sciatique ou l’articulation. La vue oblique homolatérale (oblique gauche pour cotyle gauche) dégage bien les limites de l’aile iliaque, ce qui peut être intéressant pour apprécier des éventuelles fuites musculaires (moins problématiques). L’angulation peut être calculée en préintervention sur le scanner. Ces incidences couplées à l’imagerie de fusion permettent une nette amélioration de l’appréciation de la diffusion du ciment.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :
Articles sur le même thème
- 1 sur 2
- >